Le Tronc cérébral
6.- LE TRONC CEREBRAL
6.1.- Généralités, situation, sub-divisions
C’est le segment du névraxe qui est placé au-dessus de la moelle, sous le cerveau et en avant du cervelet, au centre de la fosse crânienne postérieure.
Le tronc cérébral est une portion dilatée du névraxe. Il présente à décrire 3 parties qui sont, de bas en haut :
– a) - la moelle allongée (bulbe rachidien)
– b) - le pont (protubérance annulaire)
– c) - le mésencéphale (pédoncules cérébraux)
6.2.- Morphologie externe
6.2.1.- Etude de la face ventrale : S.72
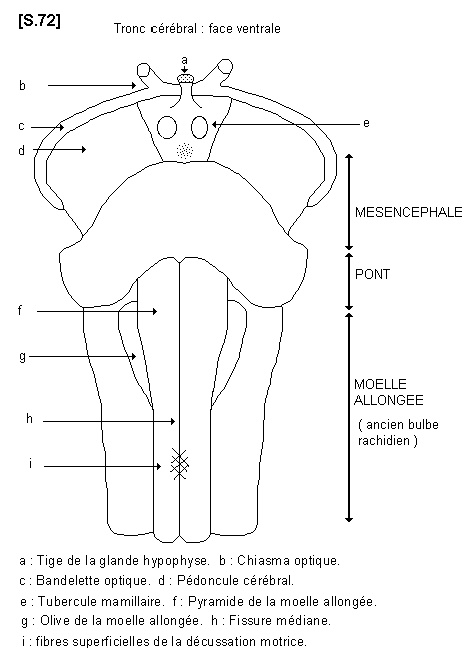
Au niveau de la moelle allongée il existe une fissure médiane ventrale. De chaque côté de la fissure il existe deux reliefs verticaux appelés pyramides de la moelle allongée. En dehors des pyramides se trouve le relief d’un noyau gris profond qui est l’olive de la moelle allongée.
Au niveau du pont les fibres nerveuses constituent un bourrelet transversal dont les extrémités latéro - dorsales forment les pédoncules cérébelleux moyens. Le sillon horizontal qui sépare la moelle allongée et le pont s’appelle sillon bulbo-pontique. A ce niveau apparaissent plusieurs nerfs crâniens.
Au niveau du mésencéphale, il existe deux bourrelets de fibres nerveuses qui ont une direction ascendante et divergente, ce sont les pédoncules cérébraux. L’espace entre les deux pédoncules s’appelle espace interpédonculaire. A cet endroit se trouvent le relief des deux tubercules mamillaires et la tige de la glande hypophyse.
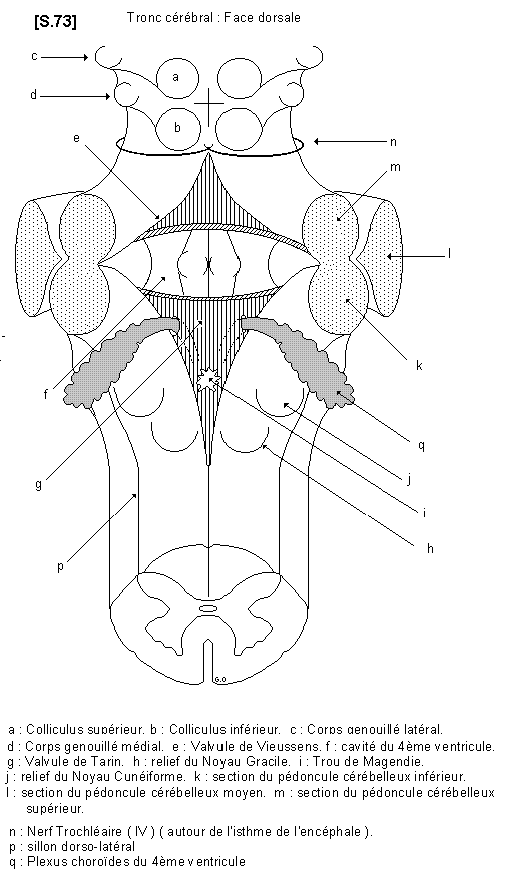
6.2.2.- Etude de la face dorsale : S.73
– Au niveau de la moelle allongée : On retrouve, au tiers inférieur, la prolongation des cordons dorsaux de la moelle épinière. La partie haute de cette région comporte un relief, le corps restiforme, et les reliefs des noyaux gracile et cunéiforme.
Puis les deux cordons dorsaux de la moelle allongée s’écartent l’un de l’autre pour délimiter la cavité du 4ème ventricule et constituer les pédoncules cérébelleux inférieurs.

– Au niveau du pont : la face postérieure du pont est occupée par la très large cavité losangique du 4ème ventricule, qui communique, en haut, avec le 3ème ventricule par un pertuis étroit appelé aqueduc du mésencéphale (a. de Sylvius).
La partie haute et la partie basse du 4ème ventricule sont recouvertes par des replis du tissu nerveux appelés valvule de VIEUSSENS en haut, valvule de TARIN en bas. Cette dernière possède un orifice appelé trou de MAGENDIE. Le fond de la cavité du 4ème ventricule constitue le plancher du 4ème ventricule et comporte plusieurs reliefs qui correspondent aux noyaux des nerfs crâniens. Au niveau des angles latéraux du 4ème ventricule se trouvent les plexus choroïdes, à structure glomérulaire et responsables de la sécrétion du liquide cérébro-spinal, à ce niveau.
– Au niveau de la face dorsale du mésencéphale il existe un segment étroit appelé Toit du Mésencéphale (ou lame quadrijumelle ) qui comporte les 4 reliefs des tubercules quadrijumeaux, actuellement appelés colliculus supérieur et colliculus inférieur, qui sont des centres sensoriels réflexes pour la vision et l’audition.
6.2.3. - Notions sommaires concernant les nerfs crâniens
a) Généralités :
S.75
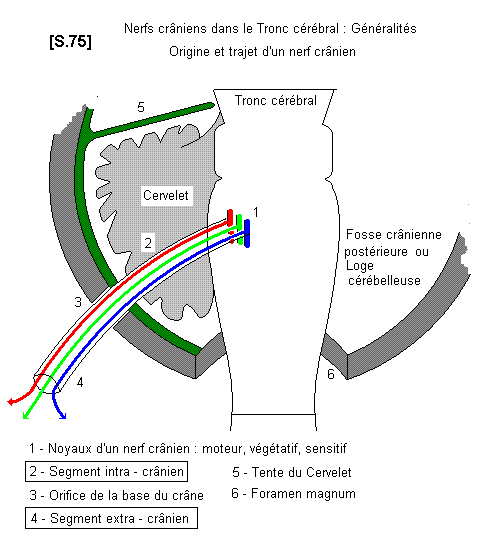
Les nerfs crâniens naissent presque tous du tronc cérébral, à l’intérieur de la boîte crânienne. Ils quittent la cavité crânienne en traversant les trous de la base du crâne, pour atteindre leur destination, c’est à dire, les régions de la tête et du cou. Ils ont donc un segment de trajet intra-crânien et un segment extra-crânien. Les nerfs crâniens sont en tous points comparables, par leur structure, aux nerfs spinaux et contiennent pour la plupart des fibres motrices, des fibres sensitives, des fibres végétatives. Quelques uns d’entre eux sont purement sensoriels. Ils sont au nombre de 12 de chaque côté. Voici le catalogue, dans l’ordre de numérotation (de I à XII), des différents nerfs crâniens et de leurs fonctions.
b) Catalogue des nerfs crâniens
S.76
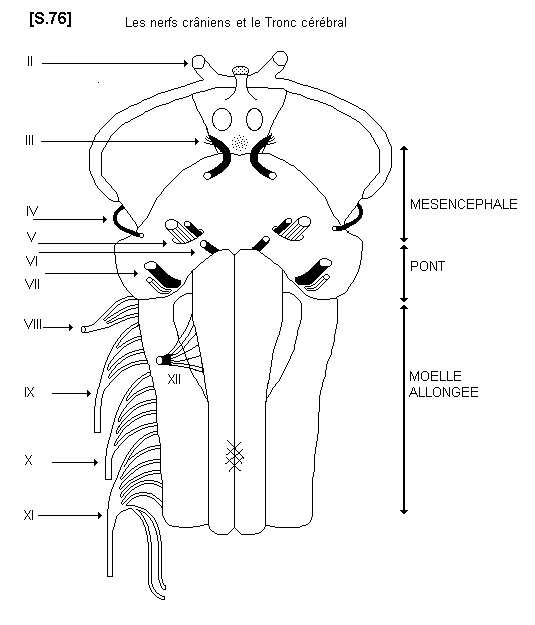
– le I, nerf olfactif : c’est le nerf de l’odorat. Il est placé à la face inférieure du cerveau et en relation directe avec les centres rhinencéphaliques de l’olfaction.
– le II, nerf optique : c’est le nerf de la vision. Il est aussi en relation directe avec les parties profondes du cerveau.
– le III, nerf moteur oculaire
– le IV, nerf trochléaire
– le VI, nerf abducens.
Ces trois nerfs sont des nerfs oculo-moteurs, responsables de l’innervation motrice des muscles moteurs du globe oculaire.
– le V, nerf trijumeau. C’est, très principalement, le nerf de la sensibilité de la face. (Patho : Névralgie faciale). Il apparaît à la partie moyenne du pont. Néanmoins, il contient quelques fibres motrices Ces fibres motrices sont responsables de l’innervation des muscles masticateurs. Elles constituent donc la racine masticatrice du V.
– le VII, nerf facial. Il apparaît au niveau du sillon bulbo-pontique. C’est principalement le nerf moteur de la face (Patho : paralysie faciale). Il est accompagné par des fibres sensitives et végétatives qui constituent le nerf intermédiaire (VII bis).
– le VIII, nerf vestibulo-cochléaire. C’est un nerf sensoriel qui apparaît dans la partie latérale du sillon bulbo-pontique. Son contingent cochléaire contient les fibres de l’audition et son contingent vestibulaire contient les fibres de l’équilibration.
– Le IX, nerf glosso-pharyngien. Il apparaît au niveau du sillon latéral dorsal de la moelle allongée. C’est le nerf moteur du pharynx et le nerf sensitif de la partie dorsale de la langue (sensibilité générale et gustation).
– le X, ou nerf vague (nerf pneumogastrique). C’est un nerf très important qui apparaît aussi dans le sillon latéral dorsal de la moelle allongée. Il contient
un très gros contingent de fibres végétatives destinées aux viscères du cou, du thorax et de l’abdomen. Il contient, en plus, des fibres motrices phonatoires (nerf récurrent) qui proviennent, par anastomose, du nerf suivant.
– le XI, nerf accessoire. Il apparaît dans la partie basse du sillon latéral dorsal. Il est responsable de l’innervation des grands muscles céphalogyres (muscle sterno-cléido-mastoïdien et muscle trapèze). Il contient un certain nombre de fibres phonatoires qui, par anastomose, vont descendre dans le X et constituer dans le thorax le nerf récurrent laryngé (nerf moteur de la phonation).
– le XII, nerf hypoglosse. Il apparaît dans le sillon pré-olivaire de la moelle allongée. C’est le nerf moteur de la langue.
6.3.-Morphologie interne
On retrouve au niveau du tronc cérébral la substance blanche et la substance grise. S.77
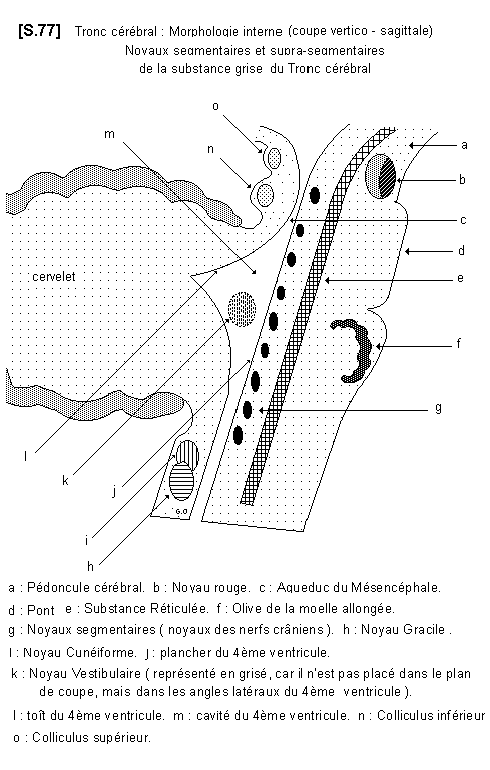
6.3.1.- La substance grise
La substance grise subit à ce niveau d’importantes modifications qui résultent en partie de la disposition de la vaste cavité du 4ème ventricule. De plus, la substance grise se fragmente en nombreux noyaux étagés, disposés sous le plancher du 4ème ventricule. Elle perd ainsi la disposition en papillon qu’elle avait au niveau de la moelle épinière. Les noyaux de substance grise peuvent être subdivisés en deux groupes :
a) - les noyaux ou centres segmentaires. Ce sont les noyaux d’origine des nerfs craniens. Ils sont placés sous le plancher du 4ème ventricule.
b) - les noyaux ou centres supra-segmentaires. Ce sont des noyaux gris plus volumineux qui constituent, pour la plupart, des relais sur les voies motrices extra-
pyramidales. Les autres sont des relais sensitifs ou sensoriels. Ces noyaux sont de haut en bas :
– le noyau rouge qui est lui-même formé de deux parties appelées néorubrum et paléorubrum.
– les noyaux du toit du mésencéphale dont le volume constitue le relief des colliculus supérieur et inférieur (tubercules quadrijumeaux)
– Noyau olivaire de la moelle allongée
– Le noyau vestibulaire qui est placé dans les angles latéraux de la cavité du 4ème ventricule.
– Les noyaux cunéiformes et graciles, premier relais des voies sensitives du système lemniscal
– La substance réticulée (ou Substance réticulaire) S.78
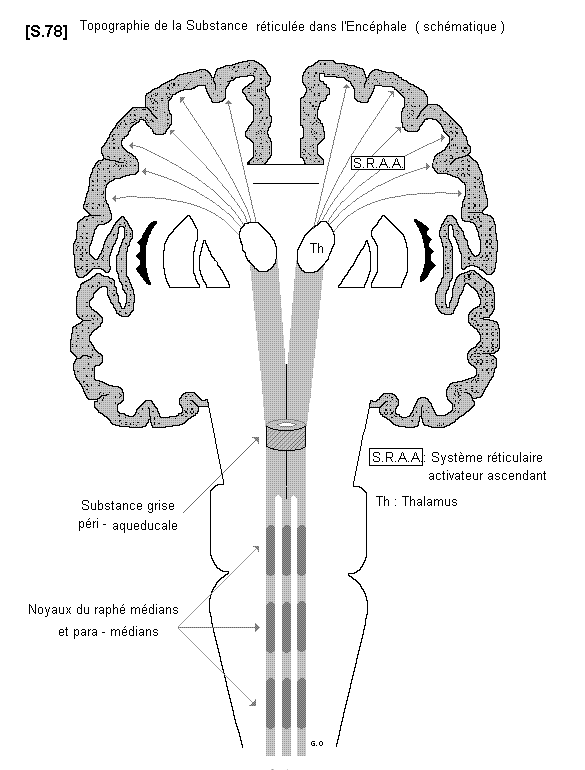
Il s’agit d’une très longue bande de substance grise, disposée profondément en trois colonnes (médiane et para - médianes ou latérales), selon l’axe vertical du tronc cérébral. Elle est formée de nombreux petits neurones connectés entre eux réalisant un réseau plexiforme, d’où le nom de substance réticulée. Elle contient plusieurs noyaux particuliers, en situation médiane et para-médiane, dans la moelle allongée, le pont et le mésencéphale.
On distingue ainsi :
– au niveau de la moelle allongée : les noyaux du raphé médians et para-médians et les noyaux giganto-cellulaires (ou magno - cellulaires).
– au niveau du pont : la continuation des noyaux du raphé
– au niveau du mésencéphale : la substance grise péri-aqueducale.
Ces derniers noyaux sont impliqués dans la neurophysiologie de la douleur.
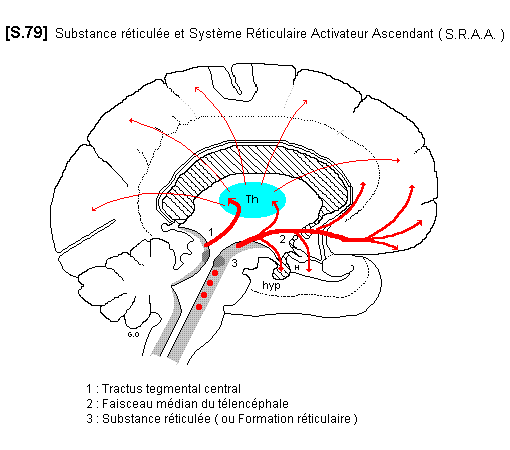
La partie supérieure de la substance réticulée atteint le thalamus au niveau de ses noyaux non-spécifiques, dont les implications physiologiques concernent la vie végétative, l’affectivité, la mémoire et l’éveil de l’activité corticale. Cette portion haute de la substance réticulée constitue le Système réticulaire activateur ascendant (SRAA).
6.3.2.- La substance blanche
Elle constitue le corps du tronc cérébral. A ce niveau on retrouve les faisceaux ascendants sensitifs et les faisceaux descendants moteurs déjà étudiés au niveau de la moelle.
Elle contient, en plus, le faisceau longitudinal médial (anciennement bandelette longitudinale postérieure), qui constitue des voies d’association entre les noyaux des nerfs crâniens oculo-moteurs ( III, IV, VI ) et les noyaux du V, du VII et du XI. Elle reçoit de nombreuses collatérales du noyau vestibulaire et elle se prolonge en bas dans le faisceau vestibulo-spinal. Ce dispositif explique les relations physiologiques entre les troubles de l’équilibre et le nystagmus (mouvements automatiques et saccadés des globes oculaires).
6.4.- Systématisation du tronc cérébral
6.4.1.- Systématisation des voies de la sensibilité
Dans le tronc cérébral, on retrouve les 3 grandes catégories de sensibilités.S.80
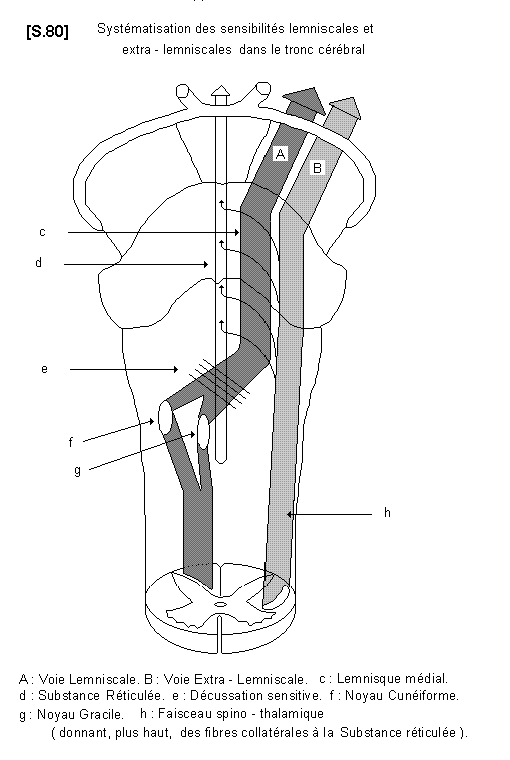
6.4.1.1.- Les sensibilités du système lemniscal (qui constitue un système d’informations spécialisées).
Elles sont formées d’axones qui partent des récepteurs spécialisés de la peau (sensibilité tactile fine ou épicritique ou superficielle) et des récepteurs situés dans les capsules et ligaments articulaires (sensibilité proprioceptive consciente ou sens des positions ou sensibilité articulaire ou sensibilité profonde des cliniciens). Ce sont des fibres myélinisées de diamètre moyen et de conduction rapide. Elles montent dans la moelle, pénètrent dans la moelle allongée et font relais dans les noyaux gracile (ancien N. de GOLL) et cunéiforme (ancien N. de BURDACH). Après entrecroisement sur la ligne médiane (décussation sensitive), ces voies forment le lemnisque médial (ruban de Reil) qui monte tout au long du tronc cérébral en arrière du faisceau pyramidal et atteint le thalamus, dernier relais avant le cortex du lobe pariétal.
6.4.1.2.- Les sensibilités du système extra - lemniscal
Ce sont des sensibilités peu spécifiques, de somatopie imprécise, lentes et polysynaptiques, qui constituent un système d’alarme. Elles sont formées d’axones partant des terminaisons libres de la douleur et des corpuscules sensibles aux stimulations thermiques (sensibilité thermo-algésique) ainsi que des corpuscules de MEISNER de la peau (sensibilité tactile protopathique) (protopathique = avant la douleur). Ce sont des fibres fines, peu ou pas myélinisées, à vitesse de conduction lente. Ces sensibilités ont subi un entrecroisement dans la moelle et montent dans le tronc cérébral en position latérale par rapport au lemnisque médial. Elles forment le faisceau spino-thalamique. Ces fibres gagnent en partie le thalamus, le reste aboutissant par de nombreuses collatérales à la substance réticulée (faisceau spino - réticulo - thalamique).
6.4.1.3.- Système spino - cérébelleux S.81
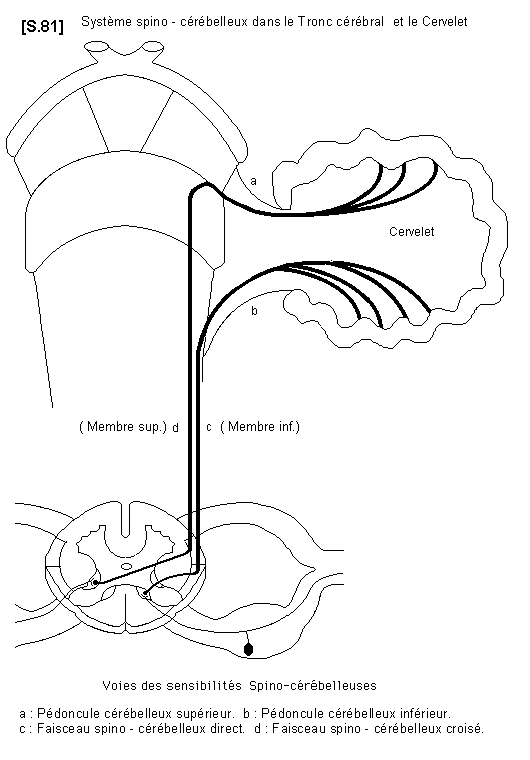
Il est formé par les sensibilités proprioceptives inconscientes ou voies spino- cérébelleuses. Elles traversent toute la moelle allongée pour gagner le cervelet par les pédoncules cérébelleux. Ce sont :
– a - le faisceau spino-cérébelleux direct (ancien faisceau de Fleichsig) qui transporte la sensibilité proprioceptive inconsciente du tronc et des membres inférieurs. Il gagne le cervelet par le pédoncule cérébelleux inférieur.
– b - le faisceau spino-cérébelleux croisé (ancien faisceau de Gowers). Il transporte la sensibilité proprioceptive inconsciente des membres supérieurs et gagne le cervelet par les pédoncules cérébelleux supérieurs.
6.4.2.- -Systématisation des voies de la motricité S.82

6.4.2.1.- Le faisceau pyramidal dans le tronc cérébral
Après avoir traversé la capsule interne du cerveau, il descend dans le pédoncule cérébral dont il occupe les 3/5 moyens.
Dans la protubérance il est dissocié par des fibres horizontales à destinée cérébelleuse (fibres ponto-cérébelleuses).
Dans la moelle allongée, il se regroupe et constitue le relief des pyramides de la moelle allongée. Au tiers inférieur de la moelle allongée, il subit un entrecroisement sur la ligne médiane appelé DECUSSATION PYRAMIDALE.
Les 9/10ème des fibres motrices croisent ainsi la ligne médiane et vont descendre dans la moelle sous le nom de faisceau pyramidal croisé. 1/10ème des fibres ne subit pas la décussation et descend dans la moelle sous le nom de faisceau pyramidal direct.
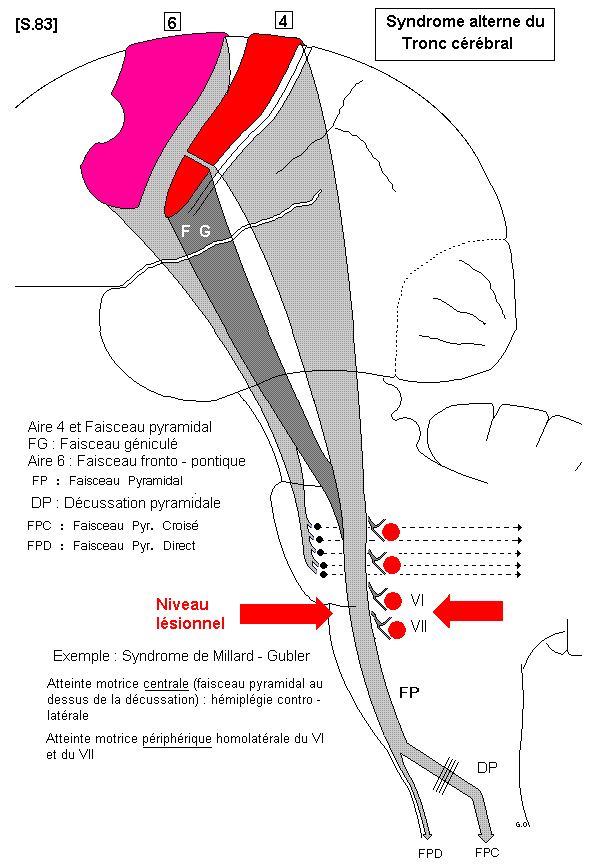
6.4.2.2.- le faisceau géniculé
C’est une portion de la voie pyramidale. Il est donc formé d’axones de neurones moteurs centraux. Il descend dans le 1/5 interne du pédoncule cérébral et abandonne ses fibres, qui croisent toutes la ligne médiane, aux noyaux moteurs des nerfs crâniens. Ces derniers sont formés de motoneurones périphériques destinés aux muscles de la tête et du cou (muscles de la face, de la langue, du pharynx et du larynx).
S.83
(Application : Les syndromes alternes = La lésion du faisceau pyramidal par étiologie vasculaire, au dessus de la décussation entraîne une hémiplégie croisée et une atteinte homo - latérale d’un ou plusieurs nerfs crâniens, selon le niveau. Ex : Syndrome de Millard-Gubler- atteinte du VI et du VII).
6.4.2.3. - Les voies extra-pyramidales :
Elles sont nombreuses et polysynaptiques.
A - Les voies extra-pyramidales provenant des aires extra-pyramidales corticales du cerveau :
Elles constituent les faisceaux cortico-pontiques (faisceau fronto-pontique, pariéto-pontique et temporo-pontique), placés dans le 1/5 latéral du pédoncule cérébral. Ces voies s’articulent dans la protubérance avec des neurones ponto-cérébelleux qui dissocient les fibres du faisceau pyramidal.
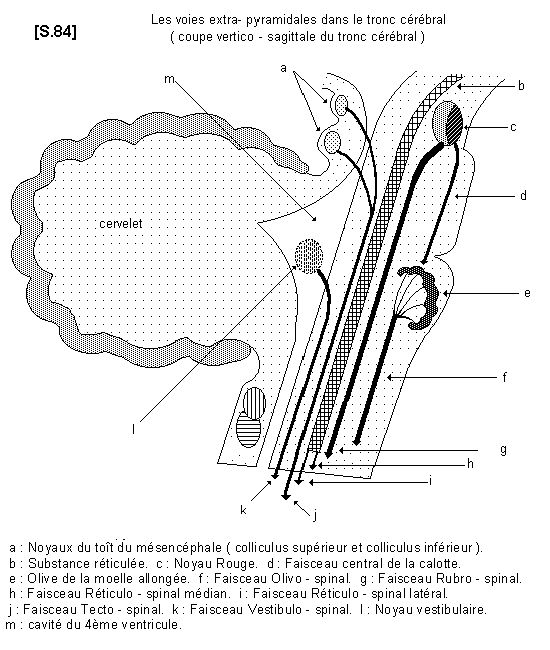
B - Voies extra-pyramidales provenant des noyaux de substance grise du tronc cérébral, c’est à dire des noyaux supra-segmentaires. Ce sont :
– le faisceau rubro-spinal (provenant du paléo-rubrum) et le faisceau central de la calotte (provenant du néo-rubrum)
– le faisceau olivo-spinal, qui provient du noyau olivaire de la moelle allongée
– le faisceau vestibulo-spinal, qui provient des noyaux vestibulaires
– le faisceau tecto-spinal, qui provient des noyaux du toit du mésencéphale
– le faisceau réticulo-spinal médian et le faisceau réticulo-spinal latéral, qui proviennent de la substance réticulée. Ils projettent leurs fibres sur les motoneurones alpha et gamma, pour réglage du tonus musculaire, dans les muscles axiaux et proximaux.
6.4.2.4.- La substance réticulée
Organisation interne et Fonctions
a) - Organisation interne
La substance réticulée, spécialement abondante dans le tronc cérébral, n’est cependant qu’un segment du « système réticulaire », qui s’étend depuis la moelle épinière et dans le tronc cérébral, puis atteint le thalamus, et projette ses voies les plus hautes sur la face profonde du cortex du cerveau. Cette dernière portion constitue le système réticulaire activateur ascendant (SRAA) (éveil cortical).
Au niveau de la moelle épinière, la substance réticulée est représentée par la lame VII de Rexed (lame des interneurones). Elle est appelée, à ce niveau, substance intermédiaire centrale. Ce système poly - synaptique très ancien, est présent dès les vertébrés inférieurs. C’est une structure archéo-spinale. (in Bossy - Guérin. Neuro - anatomie Springer - Verlag p. 119).
b) - Fonctions
Par ses neuro - transmetteurs, la réticulée assure la source et la régulation de l’énergie synaptique non spécifique, mais intervenant dans dans les systèmes moteurs, sensitifs, sensoriels et associatifs.
Au niveau du Tronc cérébral, les fonctions de la substance réticulée sont spécialement importantes dans les activités somatiques et végétatives :
– Du point de vue moteur la réticulée est un centre régulateur de l’activité motrice par modulation de la transmission synaptique.
Certains territoires de la réticulée (réticulée pontique) jouent un rôle de facilitation sur les voies motrices. D’autres territoires (réticulée de la moelle allongée) exercent une action inhibitrice sur les mêmes voies.
– Du point de vue sensitif et sensoriel, la substance réticulée est activatrice des perceptions. Elle joue ainsi le rôle d’un amplificateur. Les sensations sont ainsi amplifiées avant d’arriver au thalamus et au cortex.
– Du point de vue de la transmission de la douleur, la réticulée contient plusieurs noyaux qui assurent le contrôle supra-segmentaire de la douleur et dont l’action antalgique descendante est due à la sécrétion de sérotonine. Ces noyaux s’appellent, au niveau pontique et bulbaire, noyaux du raphé et para-médians, et au niveau du mésencéphale, substance grise péri-aqueducale (origine de la voie sérotonique descendante dont l’action est antalgique). Ces noyaux sont aussi décrits par leur nomenclature neuro-chimique de B1 à B9.
– Du point de vue psychique, elle assure la régulation et le contrôle gradué de la vigilance et du mécanisme du sommeil. Elle est aussi responsable des états comateux des traumatismes crâniens.
Globalement elle joue un rôle important, par régulation de la vigilance et des sensations douloureuses.
Noyaux et faisceaux dans la réticulée :
– 1 - Tractus tegmental central : faisceau dense de fibres d’association provenant du toit du mésencéphale et du noyau rouge, et atteignant le thalamus, d’une part, et l’olive d’autre part.
– 2 - Faisceau médian du télencéphale : voie réticulaire poly-synaptique qui relie le mésencéphale au lobe limbique et aux aires pré-frontales. Il véhicule des fibres noradrénergiques, dopaminergiques et sérotoninergiques. Il est donc ergotrope.
– 3 - Le locus ceruleus : situé en arrière du Tractus tegmental central. C’est un noyau adrenergique, projetant sur tout le système nerveux. Il est activateur dans les situations d’alerte et de vigilance.
– 4 - Les noyaux du raphé : agrégation de noyaux réticulaires, sur la ligne médiane, présents sur toute la hauteur du tronc cérébral. Ils produisent de la sérotonine (5-HT). Ils ont un rôle inhibiteur dans la transmission de la douleur, ainsi que les noyaux suivants.
– 5 - Les noyaux para-médians et magno-cellulaires, au niveau bulbaire.
– 6 - La substance grise péri-aqueducale, au niveau mésencéphalique.
6.4.3. - Systèmes d’association et des voies réflexes dans le tronc cérébral
Les voies réflexes sont très nombreuses, concernant les activités somatiques et végétatives de tous les nerfs crâniens et surtout des nerfs crâniens sensoriels.
*Pour la vision, ce sont :
– les réflexes d’accommodation à la lumière (contraction de l’iris = réflexe photomoteur)
– les réflexes d’accommodation à la distance (réglage des courbures du cristallin)
– les réflexes d’occlusion palpébrale à la menace
– les mouvements conjugués des deux yeux
– les mouvements conjugués de la tête et du cou
*Pour l’audition :
– Le réflexe ossiculaire des muscles tenseur du tympan et stapédien
*Pour l’appareil vestibulaire :
– Le nystagmus rotatoire
*Pour l’olfaction :
– Le faisceau mamillo - tegmental de Gudden (voies olfactives - substance réticulée).
Tous les autres nerfs crâniens sont aussi connectés sur des voies réflexes :
Le V, pour le réflexe d’éternuement
Le VII, pour le réflexe de succion du nourrisson.
Le IX, pour le réflexe de déglutition
Le X (noyau végétatif), pour les réflexes somatico - végétatifs, cardio - pulmonaires et digestifs.
6.4.4.- Applications cliniques
6.4.3.1.-Physio-pathologie sommaire au niveau du tronc cérébral :
Les étiologies les plus fréquentes, à ce niveau, sont dégénératives (donc diffuses), ou tumorales ou vasculaires (donc en foyer). Elles concernent les grandes voies sensitives et motrices, et les noyaux étagés des nerfs crâniens.
a) - La paralysie bulbaire progressive est une atteinte dégénérative diffuse des noyaux moteurs des nerfs crâniens, qui contiennent les motoneurones périphériques des muscles de la face, du larynx et du pharynx. Il s’agit donc d’une paralysie périphérique, se traduisant par des troubles de la parole (muscles péri-buccaux), de la phonation (larynx), et de la déglutition (pharynx). Ce sont des malades "bulbaires" proprement dits.
b) - Les syndromes alternes résultent de lésions focalisées du tronc cérébral (lésion artérielle - ramollissement), concernant, à la fois, le faisceau pyramidal (atteinte centrale : hémiplégie contro-latérale) et des noyaux moteurs périphériques, selon le niveau de la lésion (atteinte périphérique directe). Ex : syndrome de Millard-Gubler = hémiplégie croisée + paralysie homolatérale du VI et du VII
c) - Le syndrome pseudo-bulbaire n’a pas de niveau lésionnel "bulbaire" (ou moelle allongée). C’est une atteinte dégénérative bilatérale diffuse du faisceau géniculé (qui est une voie motrice centrale) au niveau cortical, ou dans la capsule interne, ou dans le mésencéphale. Mais son expression clinique concerne les territoires moteurs de la face, et ses signes cliniques sont voisins de la paralysie bulbaire progressive, d’où son nom de S. pseudo-bulbaire.
d) - La souffrance aigüe du Mésencéphale, par engagement dans la tente du cervelet, provoque une tétraplégie avec rigidité de décérébration (lésion en dessous du noyau rouge = hypertonie des muscles anti - gravitaires - muscles des gouttières vertébrales avec attitude en opisthotonos).
6.4.3.2.- Rappel de la classification des Comas
– Coma I : Confusion
Patient éveillé, en état de torpeur. Lent à comprendre, à répondre. Peut exécuter avec retard des ordres simples. Désorientation temporo-spatiale. En bref, éveillé mais confus.
– Coma II : Stupeur
Apparence du sommeil. Ouvre les yeux à l’appel de son nom. Peut exécuter quelques ordres simples, et retombe en état de stupeur. En bref, sommeil apparent.
– Coma III : Coma moyen
Sommeil apparent profond. Réagit par grimace et grognements. Mouvements de défense aux stimulations douloureuses. Babinski possible. En bref, sommeil profond.
– Coma IV : Coma profond.
Aucune réaction aux stimulations. Disparition des réflexes (ostéo-tendineux, cutanés, pupillaires). Disparition du réflexe myotatique (chute des membres) ou rigidité de décérébration. Troubles respiratoires.
Notion de coma réactif : les trois premiers stades permettent de constater que le patient réagit soit à la voix (stade I), soit à la stimulation cutanée ou la secousse (stade II), soit à la stimulation douloureuse (stade III)). Le coma est dit "réactif".
Le stade IV est dit "aréactif".
Pr Gérard Outrequin - Dr Bertrand Boutillier - Toute reproduction interdite
Licence d'utilisation - Mentions légales - Politique de confidentialité - Faire un don - Découvrez MedShake !